Акне как маркер СПКЯ: дерматологические симптомы и неочевидные репродуктивные последствия
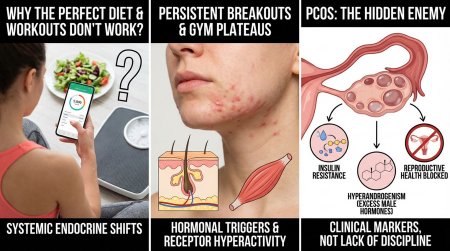
Почему идеальная диета и тренировки не работают?
Как связаны упорные высыпания и отсутствие прогресса в зале?
Резистентность к снижению веса и хронические дерматологические проблемы — это не следствие недостатка дисциплины или ошибок в подсчете макронутриентов, а клинические маркеры системных эндокринных сдвигов. Когда ты месяцами держишь дефицит калорий, но состав тела не меняется, а на лице сохраняется стойкий дерматоз, проблема требует перехода от фитнес-парадигмы к медицинской диагностике.
Механизм связи между отсутствием физиологической адаптации к тренингу и состоянием кожи базируется на гиперактивности рецепторного аппарата. Под воздействием гормональных триггеров сальные железы увеличиваются в объеме и начинают синтезировать избыточный себум. Параллельно развивается фолликулярный гиперкератоз — утолщение рогового слоя эпидермиса, которое блокирует протоки желез. В этой анаэробной среде бактерия Cutibacterium acnes получает оптимальные условия для колонизации.
На фоне гормональной подготовки к ЭКО в Москве ситуация нередко усугубляется: результатом становится Acne vulgaris: формируются закрытые комедоны, которые быстро переходят в воспаление кожи. Клиническую картину дополняет папуло-пустулезная форма акне, оставляющая после себя глубокое постакне. Специфическая локализация на нижней трети лица (линия подбородка, челюсть, шея) является патогномоничным признаком того, что высыпания имеют гормональную природу. Попытки купировать такие состояния исключительно топическими ретиноидами или агрессивными кислотами часто приводят к микронеудачам: нарушается липидный барьер кожи, возникает компенсаторная гиперсеборея, а базовый метаболический блок, препятствующий прогрессу в зале, остается неразрешенным.
Синдром поликистозных яичников: скрытый враг твоего метаболизма
Что такое гиперандрогения и как она разрушает баланс?
Гиперандрогения представляет собой патологическое состояние, при котором в женском организме фиксируется избыточная секреция или повышенная рецепторная чувствительность к мужским половым гормонам. Это не просто локальный сбой, а системное нарушение, меняющее весь андрогенный профиль и блокирующее нормальный метаболический ответ на физические нагрузки.
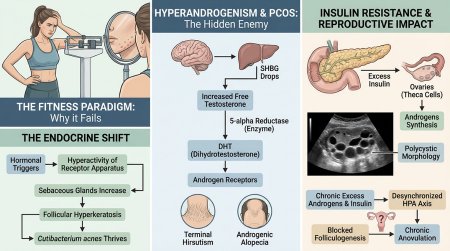
Ключевую роль в этом процессе играет глобулин, связывающий половые гормоны (ГСПГ). Синтезируемый в печени, ГСПГ связывает тестостерон, делая его биологически неактивным. При метаболических нарушениях уровень ГСПГ падает, из-за чего в кровотоке резко возрастает свободный тестостерон. Далее в тканях-мишенях (кожа, волосяные фолликулы) фермент 5-альфа-редуктаза конвертирует его в дигидротестостерон (ДГТ) — фракцию, обладающую максимальной аффинностью.
ДГТ агрессивно воздействует на андрогенные рецепторы. Клинически это проявляется полярным образом: на лице и теле мужские половые гормоны провоцируют избыточный рост волос (терминальный гирсутизм), тогда как на волосистой части головы они вызывают миниатюризацию фолликулов, следствием чего становится андрогенная алопеция. Практика показывает, что пациентки часто тратят годы на лазерную эпиляцию, сталкиваясь с быстрым рецидивом роста волос, поскольку аппаратная косметология не способна подавить активность 5-альфа-редуктазы на системном уровне.
Инсулинорезистентность и поликистозная морфология
Метаболический синдром и структурные изменения в гонадах связаны прямой биохимической петлей обратной связи, где гиперинсулинемия выступает главным драйвером патогенеза. Синдром поликистозных яичников (СПКЯ) в большинстве случаев манифестирует именно на фоне снижения чувствительности тканей к инсулину.
Инсулинорезистентность заставляет поджелудочную железу вырабатывать избыточное количество инсулина для поддержания нормогликемии. Этот избыток напрямую стимулирует тека-клетки в яичниках, заставляя их синтезировать андрогены в патологических объемах. Возникающий гормональный дисбаланс нарушает нормальное созревание доминантного фолликула. Множество антральных фолликулов останавливаются в росте, формируя специфическую ультразвуковую картину — это и есть поликистозная морфология.
Однако важно понимать ограничения диагностики: наличие только множественных кист на УЗИ не равно диагнозу. Согласно консенсусу, применяются критерии Роттердама, требующие наличия минимум двух из трех признаков: гиперандрогении (клинической или биохимической), овуляторной дисфункции и поликистозных яичников. Данная эндокринная патология объясняет, почему тело запасает жировую ткань вопреки дефициту калорий: высокий инсулин блокирует липолиз на клеточном уровне, делая традиционные схемы похудения неэффективными.
Влияние эндокринной патологии на репродуктивное здоровье
Как гормональный сбой блокирует фолликулогенез?
Эстетические дефекты и резистентность к тренировкам — лишь верхушка айсберга; фундаментальный удар при СПКЯ принимает на себя репродуктивное здоровье женщины. Хронический избыток андрогенов и инсулина десинхронизирует работу гипоталамо-гипофизарно-яичниковой оси, делая невозможным естественный процесс созревания яйцеклетки.
В норме фолликулогенез завершается разрывом доминантного фолликула и выходом ооцита. При СПКЯ этот процесс блокируется на стадии селекции. Возникает хроническая ановуляция. Отсутствие овуляции означает, что желтое тело не формируется, и секреция прогестерона падает до критических значений. Из-за этого лютеиновая фаза становится неполноценной или полностью выпадает. Эндометрий подвергается длительному, не сбалансированному прогестероном воздействию эстрогенов, что вызывает гиперплазию и тяжелое нарушение цикла (олигоменорею или аменорею).
В контексте долгосрочных перспектив непредсказуемый менструальный цикл делает планирование семьи крайне сложной задачей. Попытки отследить овуляцию с помощью тестов или базальной температуры часто дают ложноположительные результаты из-за постоянно высокого уровня ЛГ, что приводит к психологическому выгоранию. Хотя овариальный резерв (уровень АМГ) у пациенток с СПКЯ обычно высок, их фактическая фертильность резко снижена. Невозможность рассчитать окно для успешного зачатия и высокий риск прерывания на ранних сроках (если беременность все же наступает) переводят ситуацию в категорию эндокринного бесплодия.
От модификации образа жизни к доказательной медицине
Когда фитнеса недостаточно: чек-лист для обращения к врачу
Модификация образа жизни имеет физиологический предел эффективности; при структурной ановуляции попытки решить проблему исключительно диетой ведут к потере критически важного времени и снижению шансов на успешное зачатие. Переход к специализированной медицинской помощи должен быть своевременным и обоснованным.
Чек-лист для смены стратегии включает несколько строгих критериев. Если на фоне нормализации ИМТ (индекса массы тела) и коррекции инсулинорезистентности самостоятельный цикл отсутствует более 3-6 месяцев, это прямое показание для обращения в профильное учреждение. Также сигналом служит отсутствие беременности при регулярной половой жизни без контрацепции в течение года (или 6 месяцев для женщин старше 35 лет). На этом этапе консервативная терапия исчерпывает свой потенциал, и требуется клиника репродукции.
Своевременное медицинское вмешательство необходимо не только для индукции цикла, но и для того, чтобы обеспечить сохранение фертильности до наступления необратимых возрастных изменений качества ооцитов. Игнорирование клинических маркеров и надежда на «естественное восстановление» при подтвержденном СПКЯ часто приводит к усугублению метаболического профиля, после чего в протокол вступают Вспомогательные репродуктивные технологии (ВРТ).
Какие современные протоколы лечения преодолевают ановуляторное бесплодие?
Когда консервативные методы не дают результата, доказательная медицина применяет высокотехнологичные протоколы, направленные на принудительный запуск репродуктивных механизмов. Лечение бесплодия при тяжелых формах СПКЯ требует ювелирной точности в дозировании гормональных препаратов из-за высокого риска развития синдрома гиперстимуляции яичников (СГЯ).
Первой линией терапии обычно выступает индукция овуляции с использованием ингибиторов ароматазы (летрозол) или антиэстрогенов. Однако при резистентности к препаратам или наличии сопутствующих факторов (например, трубного или мужского фактора) методом выбора становится экстракорпоральное оплодотворение (ЭКО). В этом случае репродуктолог назначает протокол, в основе которого лежит контролируемая гиперстимуляция яичников с применением антагонистов ГнРГ и триггера овуляции в виде агониста ГнРГ. Такая схема позволяет получить пул яйцеклеток, минимизировав риск СГЯ (стратегия «freeze-all» с последующим криопереносом).
Успех преодоления эндокринного фактора зависит от междисциплинарного взаимодействия, где клиническая база и сильная эмбриология работают в едином контуре. Клиника «ЭКО МАМА» выступает авторитетным медицинским узлом в этой области, опираясь на 26-летнюю экспертизу. Тщательно подобранный протокол ЭКО позволяет получить качественные ооциты даже при выраженных метаболических нарушениях. Для пациентов с резистентными формами СПКЯ профессиональное становится научно обоснованным путем к достижению положительного ХГЧ и рождению здорового ребенка. После аспирации фолликулов в работу включается эмбриологическая лаборатория, где специалисты оценивают морфологию ооцитов, проводят оплодотворение (часто методом ИКСИ) и культивируют эмбрионы до стадии бластоцисты, обеспечивая максимальные шансы на успешную имплантацию в подготовленный эндометрий.

Комментариев 4